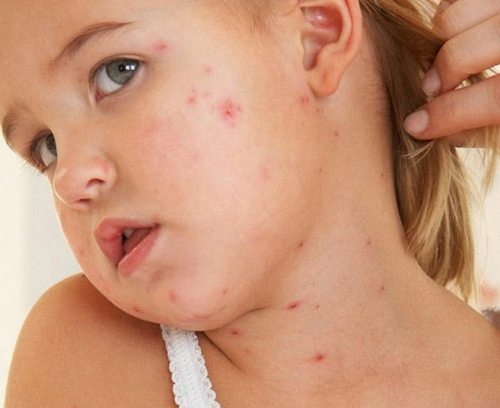
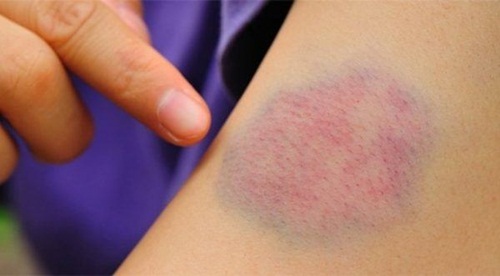
Vậy sốc phản vệ có nguy hiểm không? Những nguyên nhân nào thường có khả năng gây ra sốc phản vệ ? Để hiểu rõ hơn về vấn đề này chúng tôi đã có cuộc trò chuyện với Bác sĩ giảng viên Trường Cao đẳng Y Dược Pasteur.
- Cảnh báo: Ngộ độc paracetamol có thể gây chết người?
- Chuyên gia lý giải nguyên nhân béo phì là một bệnh lý rất nguy hiểm
- Nhận biết dấu hiệu và cách phòng ngừa huyết áp thấp
Nguyên tắc cơ bản khi điều trị khi bị sốc phản vệ
Một số chất có thể gây sốc phản vệ thường gặp nhất hiện nay
Hỏi: Thưa Bác sĩ, Bác sĩ có thể cho biết các chất gây sốc phản vệ thường gặp là các chất nào ?
Trả lời:
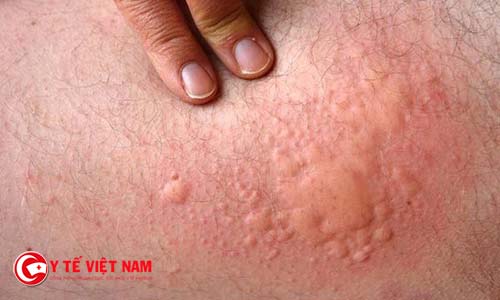
Các chất gây phản ứng phản vệ thường là: kháng sinh, SAT, thuốc cản quang có Iode, dịch truyền máu, ong đốt, thức ăn.
Hỏi: Bệnh nhân khi bị sốc phản vệ sẽ có các biểu hiện lâm sàng nào ?
Trả lời:
Trang tin tức y tế mới nhất: Tiền sử dị ứng (suyễn, chàm, viêm mũi dị ứng), dị ứng khi tiếp xúc với thuốc, thức ăn. Bệnh sử mới tiếp xúc (vài phút đến vài giờ) với chất lạ.
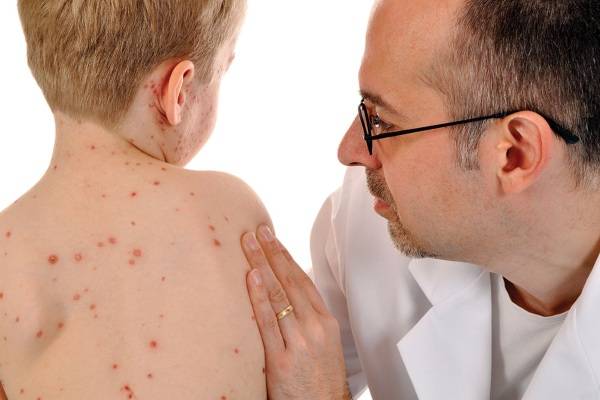
Khám lâm sàng: Ngoài da có nổi mề đay, đỏ da, ngứa. Tình trạng sốc với biểu hiện vật vã, bứt rứt. Tay chân lạnh mạch nhanh. Huyết áp thấp. Biểu hiện hô hấp là khó thở thanh quản, khò khè, tím tái. Biểu hiện tiêu hóa có ói mửa, tiêu chảy, đau bụng.
Chẩn đoán xác định khi có tiếp xúc dị nguyên hoặc tiêm thuốc. Khởi phát đột ngột với mề đay, ngứa. Có biểu hiện sốc.
Chẩn đoán phân biệt: Phản ứng phản vệ (nổi mề đay, đỏ da, ngứa, đau bụng, nôn ói, than mệt nhưng mạch và huyết áp bình thường). Đau khi tiêm bắp hoặc phản ứng đối giao cảm (khóc, mạch chậm, huyết áp bình thường).
Hạ đường huyết: xa bữa ăn, tay chân lạnh, vã mồ hôi, mạch, huyết áp bình thường.
Dị ứng: nổi mề đay, xuất hiện chậm sau vài giờ hay vài ngày, không có dấu hiệu khác kèm theo.
Nguyên tắc điều trị sốc phản vệ chuẩn nhất hiện nay
Hỏi: Vậy nguyên tắc điều trị sốc phản vệ là gì? Và tình trạng này được điều trị như thế nào?
Trả lời:
Nguyên tắc điều trị
Theo các chuyên gia tư vấn trên trang bệnh chuyên khoa bao gồm:
Ngừng thuốc, dị nguyên gây sốc.
Đảm bảo thông khí tốt và cung cấp oxy.
Thuốc chủ yếu điều trị là Adrenalin.
Bù dịch nhanh Lactate Ringer nếu thất bại với Adrenalin tiêm dưới da.
Phòng ngừa sốc phản vệ.
Điều trị cấp cứu
Ngừng ngay thuốc đang tiêm. Cho bệnh nhân nằm đầu phẳng
Hỗ trợ hô hấp: Nếu BN ngừng thở nhanh chóng thông đường thở, bóp bóng qua mask và đặt NKQ giúp thở. Nếu có ngừng tim phải ấn tim ngoài lồng ngực. Thở oxy sau tiêm Adrenalin. Đặt nội khí quản giúp thở nếu sốc kéo dài không đáp ứng với các thuốc vận mạch, tăng sức co cơ tim và bù dịch.
Adrenalin (Epinephrin): Adrenalin là thuốc chủ yếu trong điều trị sốc phản vệ. Adrenalin 1‰ 0,3 ml (liều 0,01 ml/kg) TDD hay TB (TB mặt trước đùi). Có thể lặp lại mỗi TDD hay TB mỗi 10 - 15 phút khi còn sốc, tối đa 3 lần. Hầu hết bệnh nhân đáp ứng tốt, thoát sốc sớm sau 1 lần tiêm Adrenalin TDD nếu được phát hiện sốc kịp thời và cho Adrenalin sớm. Vì thế nếu thất bại sau lần tiêm Adrenalin đầu tiên nên sớm chuyển sang Adrenalin truyền tĩnh mạch. Tác dụng của Adrenalin trong sốc phản vệ: Co mạch (sốc phản vệ dãn mạch). Tăng sức co cơ tim. Đưa huyết áp trở về bình thường.
Thiết lập đường truyền TM: Hydrocortison 5 mg/kg/lần mỗi 4 - 6 giờ hoặc Methyl-prednisolone 1 - 2 mg/kg TMC. Tác dụng là làm tăng tác dụng Adrenalin. Giảm phóng thích hóa chất trung gian, giảm phản ứng kháng nguyên – kháng thể. Giảm độ nặng sốc phản vệ. Phòng ngừa tái sốc (tái sốc ít gặp, sau 2 – 6 giờ).
.jpg)
Nguyên tắc điều trị sốc phản vệ chuẩn nhất hiện nay
Bù dịch nhanh và truyền tĩnh mạch Adrenalin khi thất bại với TDD Adrenalin. Để tránh tác dụng phụ của Adrenalin đặc biệt là nguy cơ rối loạn nhịp tim nặng có thể tử vong nên truyền tĩnh mạch liên tục thay tiêm tĩnh mạch Adrenalin ngắt quãng (Adrenalin tĩnh mạch ngắt quãng 10 /000 0,01 mg/kg/lần hoặc 0,1 ml/kg/lần mỗi 15 phút). Truyền Lactate Ringer hoặc Normal Saline 20 ml/kg/giờ sau đó nếu huyết động học cải thiện tốt, giảm liều Lactate Ringer còn 10 ml/kg/giờ.
Truyền dung dịch cao phân tử (Haesteril 6% 200/0,5 hoặc Dextran 70) 10 - 20 ml/kg/giờ và điều chỉnh tốc độ truyền theo CVP. Trong trường hợp sốc nặng tổng thể tích dịch có thể đến 60 - 80 ml/kg. Phối hợp truyền Adrenalin và Dopamin.
Phối hợp thuốc tăng sức co cơ tim và vận mạch theo thứ tự từ khi thất bại với bù dịch Lactate Ringer và truyền Adrenalin. Dopamin được chỉ định phối hợp Adrenalin sớm ngay khi thất bại bù dịch Lactate Ringer 20 ml/kg trong giờ đầu. Truyền tĩnh mạch liều bắt đầu 0,3 μg/kg/ph tăng liều dần mỗi 10 - 15 phút đến khi đạt hiệu quả, tối đa 10 μg/kg/ph. Dobutamin được chỉ định trong suy tim, phù phổi hoặc phối hợp Dopamin và Dobutamin khi thất bại Dopamin. Truyền tĩnh mạch liều bắt đầu 0,3 μg/kg/ph tăng liều dần mỗi 10 - 15 phút đến khi đạt hiệu quả, tối đa 10 μg/kg/ph. Tăng liều dần Adrenalin truyền tĩnh mạch từ 0,5 μg/kg/phút đến khi đạt hiệu quả, tối đa 1 μg/kg/ph nếu không đáp ứng với Dopamin và Dobutamin. Norepinephrin được chỉ định khi thất bại với tất cả thuốc vận mạch và tăng sức co cơ tim. Truyền tĩnh mạch liều bắt đầu 0,1 μg/kg/ph tăng liều dần mỗi 10 - 15 phút đến khi đạt hiệu quả, tối đa 2 μg/kg/ph.
Xem xét chỉ định đặt nội khí quản khi sốc kéo dài kèm thất bại các thuốc vận mạch và bù dịch.
Kháng Histamin: Phối hợp kháng H1 kèm kháng H2 tác dụng tốt hơn sử dụng đơn thuần kháng H1, chỉ định phối hợp trong trường hợp sốc phản vệ nặng và kéo dài.
Kháng Histamin H1: Promethazin (Pipolphen) 0,5 - 1 mg/kg TB mỗi 6 - 8 giờ.
Kháng Histamin H2: Ranitidin 1mg/kg TM mỗi 6 - 8 giờ (tối đa 50 mg/liều). Khi có khó thở thanh quản Adrenalin 1 ‰ 2 - 3 ml khí dung.
Nếu có khò khè: Salbutamol 2,5 - 5 mg/lần phun khí dung mỗi 20 phút.
Hỏi: Vậy cần lưu ý các vấn đề gì để phòng ngừa tránh tình trạng bệnh nhân bị sốc phản vệ ?
Trả lời:
Trước khi dùng thuốc cho bệnh nhân cần phải hỏi tiền sử dị ứng thuốc, đặc biệt người có cơ địa dị ứng. Đây là biện pháp phòng ngừa quan trọng nhất. Thử test đối với Penicillin và Streptomycin: Tiêm trong da 0,02 ml dung dịch PNC 1/10.000. Cần lưu ý với liều test cũng có thể gây sốc phản vệ và test âm tính cũng không loại trừ được sốc phản vệ. Cần sẵn sàng hộp chống sốc. Ghi vào sổ khám bệnh và thông báo thân nhân bệnh nhân biết tác nhân gây sốc phản vệ để báo cho nhân viên y tế biết khi khám bệnh.
Hy vọng với những chia sẻ trên của Bác sĩ tại Trường Cao đẳng Y Dược Pasteur chúng ta đã có thêm hiểu biết cần thiết về tình trạng nguy hiểm này.
Nguồn ytevietnam.net.vn